Doç.Dr. Diclehan Orhan
Hacettepe Üniversitesi Tıp Fakültesi
Testis biyopsi endikasyonları
İnfertilite değerlendirilmesi, vaskülit tanısı, torsiyonda viabilite saptanması, malignite riski fazla olan kişilerde malign germ hücrelerinin araştırılması ve kemoterapi alan hastalarda lenfoma hücrelerinin varlığının aranmasıdır. Her infertilite hastasında testis biopsisi artık gerekli değildir. Önceden azoospermik hastalarda testis biopsisi sadece tanısal amaçlı yani testiküler yetmezliği (non-obstrüktif azoospermiyi) duktus obstrüksiyonundan ayırdetmek için yapılmaktaydı. İntrasitoplazmik sperm enjeksiyonu (ICSI) yapılmaya başlandığından bu yana son yıllarda testis biyopsi endikasyonları genişlemiştir. ICSI’de sadece tek bir oosit ve tek bir canlı spermatozoa gerektiğinden testis biyopsi materyeli dahil her kaynaktan elde edilebilecek sperm ICSI’de kullanılabilmektedir. Bu nedenle testis biopsisinin artık hem tanısal hem de terapötik önemi vardır. Şu anda tanısal biopside amaç normal spermatogenezi hipospermatogenezden, matürasyon arrestinden ve Sertoli-cell-only sendromundan ayırdetmektir. Önceden non-obstrüktif azoospermisi ve normalin 3 katı serum FSH düzeyi olan hastaların tedavi şansı olmadığı için tanısal biopsiye de gerek duyulmamakta idi. Ancak bugün bu hastaların TESE ve ICSI ile tedavi şansları olduğundan ICSI planlanan azoospermisi olan testiküler yetmezlikli hastaların hepsine testis biopsisi önerilmektedir.
Testis biopsisinin boyutu
Normal spermatogenez olan bir testiste küçük bir örnek almak yeterlidir. Ancak spermatogenez heterojendir. Yani bir seminifer tübülüsün uzunluğu boyunca değişik matürasyon aşamalarında germ hücreleri bulunduğu gibi aynı tübülüsün bir kesitinde değişik matürasyon a?amaları da bulunabilir. Ayrıca biopsinin büyük bir kısmı Sertoli-cell-only sendromu, fokal, küçük bir alanda spermatogenez bulunabilir. Her iki testisten birden fazla biyopsi alınması bu intratestiküler histolojik değişkenlik nedeniyle başarılı örnekleme şansını arttırmaktadır.
Biopsinin Tespiti
Rutin patolojik incelemelerde kullanılan %10’luk formalin solüsyonu ile yapılan tespitte nükleuslarda büzüşme, kromatinde dens görünüm, tübüler sınırların düzensiz hal alması, tübüler büzüşme ve interstisyel alanda genişleme izlenmektedir. Bu nedenle testis biopsilerinin hücresel detayın çok daha iyi izlenmesini sağlayan, interstisyel distorsiyon ve artefaktın az görüldüğü bir tespit solüsyonu olan Bouin solüsyonu içinde patoloji laboratuarına gönderilmesi tercih edilmelidir.
Biopsinin değerlendirilmesi
İnfertilitede histolojik bulgular:
1. Seminifer tübülüs yapısındaki değişiklikler,
2. Seminifer tübülüsün hücresel elemanları,
3. İnterstisyum,
4. Dejeneratif değişiklikler ve anormal hücreler açısından değerlendirilir.
Seminifer tübülüs yapısındaki değişiklikler
Tübüler Hipoplazi: Seminifer tübülüs küçüktür, spermatogonia ve immatür Sertoli hücreleri ile döşelidir. Hipogonadotropik hipogonadizmde görülebilir.
Bazal membran kalınlaşması: Seminifer tübülüs iç bazal membran tabakasında hyalin, fibröz, eozinofilik materyel ile konsantrik kalınlaşma görülür. Hematoksilen-Eozin boyalı kesitlere ek olarak Masson Trikrom boyası ile bu kalınlaşma daha net görülebilir (Resim 1).
Resim 1: Tübüler bazal membran kalınlaşması, Masson Trikrom, X20
Tübüler Skleroz (şiddetli diffüz hyalinizasyon): . Hipergonadotropik hipogonadizm, hipogonadotropik hipogonadizm veya ekzojen östrojen kullanımı gibi hormonal bozukluklara sekonder olabilir (Resim 2).
Resim 2: Tübüler skleroz, X40
Peritübüler Fibrosis: Tunika proprianın myofibroblast tabakasının fibröz kalınlaşmasıdır. Alkol kullanımı, toksinler ve interstisyumun inflamatuar durumlarında gözlenir.
Seminifer Tübülüsdeki Hücresel Elemanların Anormallikleri
Seminifer Tübülüsün hücresel elemanları
Sertoli Hücresi: Normal erişkin testisindeki Sertoli hücreleri bölünmeyen kolumnar hücrelerdir. Tübüler hücrelerin %10-15 kadarını oluşturur. Bu kolumnar hücreler tübüler bazal membran üzerinde yerleşir ve germ hücrelerinin etrafına sitoplazmik uzantılar yollarlar. Sertoli hücresi irregüler şekilli çentikli bir nükleus ve belirgin nükleol içerir. Sitoplazmada lipid vakuolleri ve/veya granüler eozinofilik materyel bulunabilir. Sertoli hücresi tarafından fagosite edilen materyelin çoğunluğu spermatidlerin rezidüel cisimciklerinin artıkları veya daha immatür germ hücrelerinin dejenere halleridir. Sertoli hücresi mezenşimal kökenli olup adult Sertoli hücresi vimentin eksprese eder. Prepubertal ve embryonik Sertoli hücresi sitokeratin 8, 18, 19 içerir. Sitoplazmada Charcot-Böttcher kristaloidleri bulunur, genellikle ultrastriktürel incelemede görülen bu kristaloidler inmemiş testiste ve Sertoli-cell-only sendromunda sayısı artar.
Germ Hücreleri: Yolk saktan köken alırlar.
Spermatogonium
Tübül bazal kısmında yer alır ve prolifere olur. Hücrenin bir kısmı tübüler bazal membran ile ilişki halindedir. Nükleus denstir, kromatin homojen dağılmıştır ve kolayca farkedilebilen nükleolü vardır.
Primer spermatosit
Spermatogenezin ilk mayotik bölünmesini gerçekleştirir. Primer spermatositlerin siklusu yaklaşık 24 gün sürer. En erken primer spermatosit (preleptoten) bazal bölgede yerleşir. Primer spermatositler nükleer kromatin paternine göre sınıflandırılır:
– Leptoten spermatosit: ince filamentöz kromatin içerir.
– Zigoten spermatosit: kromatin filamanları daha kaba granüler hal alır ve nükleus içinde ekzantrik yerleşim gösterme eğilimindedir.
– Pakiten ve diploten spermatositler: en kolay tanınan primer spermatositlerdir, çünkü büyüktürler, kromatinleri kalın ve kısa filamanlar şeklindedir.
Sekonder spermatosit
Primer spermatositin mayotik bölünmesi sonucu oluşur, yarı ömrü çok kısadır, tübül içindeki hücrelerin küçük bir kısmını oluşturur. Nükleusları primer spermatositlerinkinden daha küçüktür, ince granüler kromatin paterni vardır, erken spermatidlere benzerler. Sekonder spermatositler ikinci mayotik bölünmeye girerek haploid spermatidleri oluşturur.
Spermatid
Spermatidlerin matür spermatozoaya differansiasyonu (spermiogenez) sırasında a. round spermatid, b. elongating spermatid, c. elongated spermatid, d. geç elongated spermatid aşamaları oluşur. Round ve elongating spermatidler erken spermatid olarak anılır ve yuvarlak, koyu granüler kromatinli nükleus içerirler. Elongated ve geç elongated spermatidler geç spermatid olarak anılır ve nükleusta bir değişiklikle karakterlidirler. Nükleus önce oval ve kondanse kromatin içerir hal alır, daha sonra uzar ve en sonunda matür spermatozoon oluşur.
Testiküler dokudaki patoloji multipl olabilir ve kesin sınıflama her zaman kolay değildir. Testis biopsilerinde, genellikle aşağıdaki tablolar tek veya birlikte gözlenir:
1. Normal spermatogenez
2. Hipospermatogenez (Germ hücre hipoplazisi)
3. Matürasyon Arresti (Spermatogenik maturasyon arresti)
4. Germ Hücre Aplazisi (Sertoli cell-only sendromu)
5. Germ Hücre Aplazisi ve fokal Spermatogenez
6. Tübüler Skleroz ve İnterstisyel Fibrozis (End-stage testis)
7. Duktus Obstrüksiyonu ile uyumlu Aktif Spermatogenez
8. Testiküler Değişikliğe eşlik eden Karyotipik Anomaliler
NORMAL TESTİS
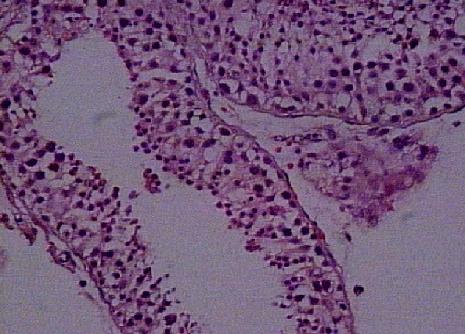
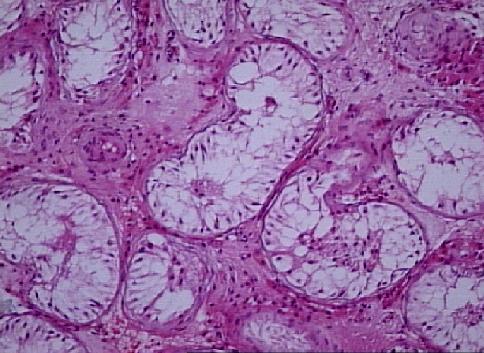
Obstrüksiyon olan veya konjenital epididim, ya da vas deferens anomalili azoospermik hastalarda bulunur. Nadiren oligozoospermili erkekler de normal testis gösterebilirler (Resim 3). Testisin mozaik bir yapısı vardır, her seminifer tübülüs komplet spermatogenez içermez.
Resim 3: Normal spermatogenez gösteren seminifer tübülüs, X20
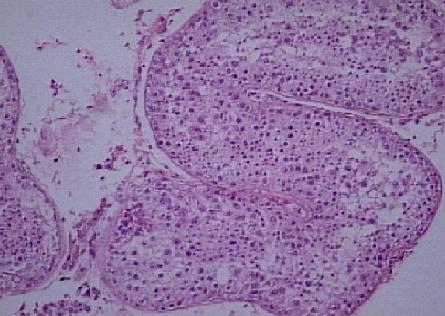
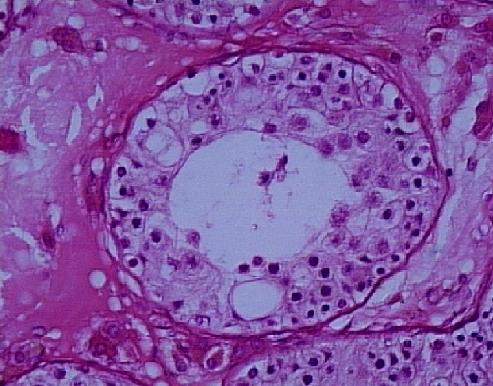
HİPOSPERMATOGENEZ (Germ Hücre Hipoplazisi)
Seminifer tübülüs başına düşen germ hücre sayısı azalmıştır. Matürasyon zinciri normaldir ancak spermatogonyum, spermatositler, spermatidler ve spermatozoa dahil bütün basamaklarda orantısal azalma vardır. Sonuç olarak, matür hücre sayıları çok düşmüştür ve germinal epitel gevşek, incelmiş, çok az hücreli görünümdedir (Resim 4,5). Çoğu örnekte bir miktar spermatozoa bulunabilir. Tübülüslerin tunika propriası genellikle kalınlaşmıştır ve Sertoli, Leydig hücreleri morfolojik olarak normaldir. Tubulus çapları normal limitlerdedir. Hastalar ekseri oligozoospermiktir.
Resim 4: Hipospermatogenez, X20
Resim 5: Hipospermatogenez, X40
Bazı tübülüslerde germinal epitelde üniform bir incelme vardır, santral lümen genişlemiş ve boştur. Bazı seminifer tübülüslerde ise tübülüsün bir kısmında spermatogenik hücre varken bir kısmında sadece Sertoli hücresi vardır.
Hafif hipospermatogenezde sadece birkaç seminifer tübülüste germ hücre azlığı, şiddetli hipospermatogenezde ise hemen her seminifer tübülüste germ hücre azlığı izlenir.
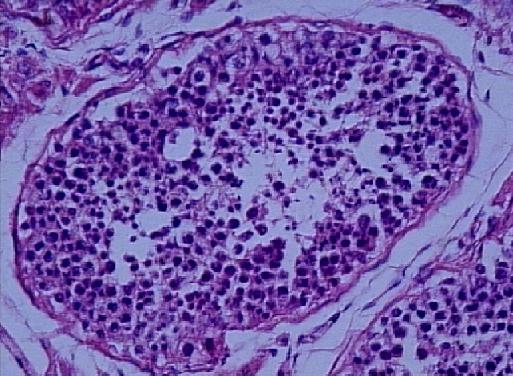
SPERMATOGENİK MATURASYON ARRESTİ
En sık oligozoospermide tesbit edilir. Testisler genellikle küçülmüş boyuttadır. Spermatogenik arrestin kesin nedeni tam aydınlatılmış değildir. Spermatogenez, erken evrelerden birinden daha ileri gidememiştir. En sık primer spermatosit evresinde duraklama olur. Kaide olarak, spermatogonia normal sayıdadır, primer spermatosite kadar teşekkül eder. Primer spermatosit sayısı artmıştır fakat ileri maturasyon evreleri yoktur veya çok azdır (Resim 6,7). Sertoli veya Leydig hücrelerinde bozukluk yoktur. Tubulus çapları temelde normaldir. Maturasyon arresti genellikle komplettir ve tüm seminifer tubuluslar benzer görünümdedir. İnkomplet maturasyon arrestinde ise primer spermatosit evresinde duraklama vardır, ancak az sayıda daha matür hücreler de fokal olarak izlenir.
Resim 6: Primer spermatosit evresinde maturasyon arresti, X40
Resim 7: Primer spermatosit evresinde maturasyon arresti, X40
Spermiogenik arrest
Arrest’in olduğu bir diğer nokta, spermatid fazında, çok az spermatozoa olacak şekilde gelişir (Resim 8). Hastalar arrest’in yaygınlığına göre, klinik olarak, oligo veya azoospermiktir.
Resim 8: Çok sayıda spermatid içeren ancak spermatozoa içermeyen spermiogenik arrest, X40
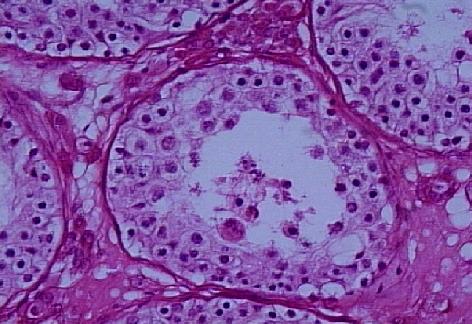
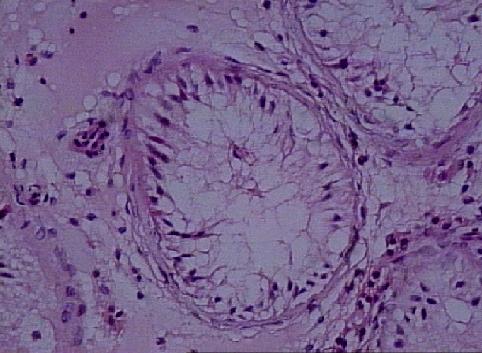
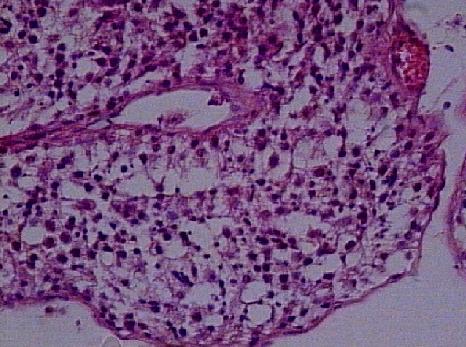
GERM HÜCRE APLAZİSİ (Sertoli Cell-Only Sendromu)
Germ hücre aplazisi nedeniyle azoospermisi olan erkeklerin testisleri palpasyonda genellikle normal boyut ve kıvamdadır. Hastalar ekseri iyi gelişmiş sekonder seks karakterleri gösterir, tekrarlanan incelemelerde azoospermi kaidedir. Tubulusların çapı daralmıştır. Genellikle tubuler tunika propria kalınlaşması, peritubuler fibrozis vardır. Çarpıcı özellik tubuluslarda komple germinal hücre kaybıdır ki, sadece Sertoli hücreleri bulunur (Resim 9). Bu Sertoli hücreleri tübüler bazal membrana dik, birbirlerine paralel yerleşirler (Resim 10). Bu hücreler genellikle çok sayıda yağ vakuolleri içerir. Leydig hücreleri genelde normal görünür fakat bazen artmış bir sayı gösterebilir.
Resim 9: Germ hücre aplazisi (Sertoli-cell-only sendromu), X20
Resim 10: Tübüler bazal membrana dik yerleşim gösteren Sertoli hücreleri, X40
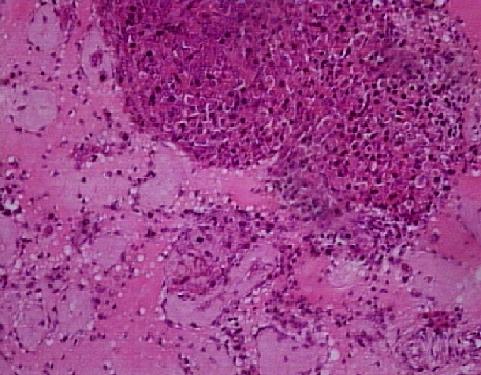
GERM HÜCRE APLAZİSİ ve FOKAL SPERMATOGENEZ
Etyolojisi bilinmeyen bu durumda, azoospermi vardır. Sertoli-cell-only sendromlu hastaların %30’unda TESE ile sperm ekstrakte edilebilir. Hastaların iki grup tubulus içerdiği gözlenir. Bir grup germ hücre aplazisi gösteren tubuluslardan oluşur, diğer grup ise, azalmış spermatogenez gösteren tubuluslardır. Aynı tubulus bu iki tabloyu bir arada içerebilir. Ayrıca, aynı hastanın bir testisinde germ hücre aplazisi bulunurken, diğer testisi germ hücre aplazisi ile birlikte fokal spermatogenez gösterebilir.
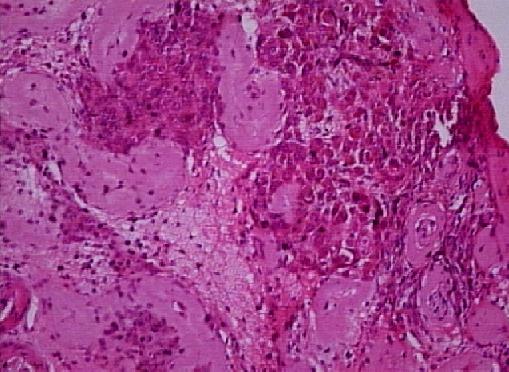
TUBULER SKLEROZ ve İNTERSTİSYEL FİBROZİS
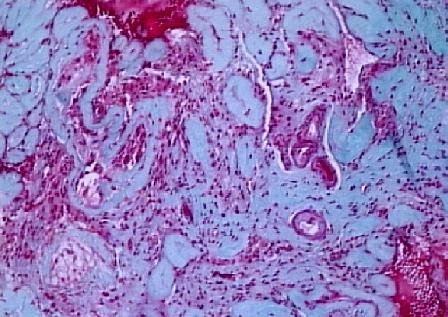
Tubuler skleroz (Resim 11), inmemiş testis, karyotipik anomali, akkiz gonadotropin eksikliği ve kronik orşit durumunda ortaya çıkar. Bilateral tubuler skleroz ve interstisyel fibrozis vardır, yaygınlığında end-stage testis gelişir.
Resim 11: Hyalinize bantlar halini almış seminifer tübülüsler (tübüler skleroz), X20
İmmatür Hücrelerin Dökülmesi
Oligozoospermik erkeklerin testislerinde immatür hücre dökülmeleri sık karşılaşılan bir bulgudur. Bu vakalarda, spermatogenezin düzenli tablosu bozulmuş (kesintiye uğramış) olabilir ve immatür formlar, bilhassa spermatositler tubulus lümenlerine dökülür. Seminifer epitel, karışık bir görünüm alır ve tubulusların çoğu immatür hücre kitleleri içerir. Ayni zamanda bir derece peritubuler fibrozis de vardır. Kaba şekilde alınmış biopsilerdeki artefaktla bu durum karıştırılmamalıdır. Germ epiteli frajildir ve tubuler duvarlardan ezilme ve ayrılmaları takiben dökülme bulguları verebilir (Resim 12).
Resim 12: Lümene dökülmüş germ hücreleri, X20
Bu durum varikosel için karakteristiktir. Progressif dökülme, seminifer tubulus azalmasına bağlı germ hücre hipoplazisindeki görüntüyü de oluşturur.
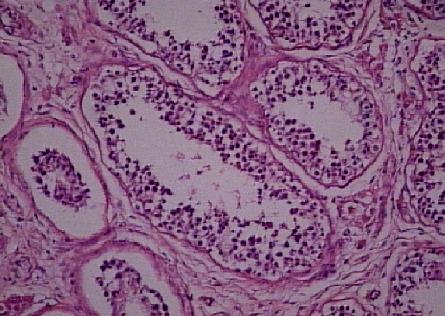
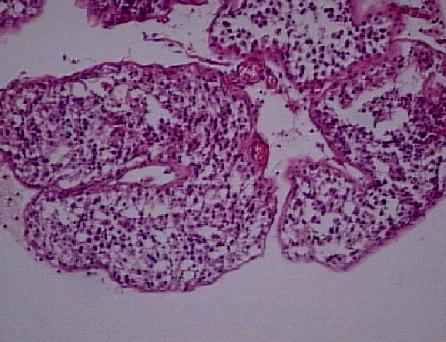
DUKTUS OBSTRÜKSİYONU İLE UYUMLU AKTİF SPERMATOGENEZ
Bir testis biopsisinde normal ve aktif spermatogenez, obstrüktif azoospermiyi telkin eder ve bilateral obstrüksiyonu veya duktus sisteminin bir kısmının olmadığını gösterir. Normal boyutta testis içeren bu hastaların bazıları Young sendrom’ ludur. Bu sendrom, Obstrüktif azoospermi ile birlikte kronik sinopulmoner enfeksiyonunun bulunması durumudur. Biopsilerde, etiolojiye bakmaksızın, konjenital veya akkiz duktus obstrüksiyonunun, germinal epitele veya Leydig hücrelerine ters bir etki içermediği görülür. Enfeksiyöz obstrüksüyon olanlarda eşlik eden orşit yoksa germinal epitel muhafaza edilir (Resim 13). Parsiyel obstrüksüyonda sperm sayısı ile spermatogenez derecesi arasında uyumsuzluk vardır. Cerrahi vas deferens oklüzyonunda da testis damarları kesilmiş veya ligasyona uğramış değilse, germinal epitel etkilenmemiştir ve biopside aktif spermatogenez görülür.
Resim 13: Aktif spermatogenez, X40
TESTİKÜLER DEĞİŞİKLİĞE EŞLİK EDEN KARYOTİPİK ANOMALİLER
Klinefelter sendromu
Hastalar 47XXY karyotipindedir. Testisler küçüktür, serum FSH ve LH düzeyi yüksektir. Hasta tam olmayan sekonder seks karakteristikleri gösterir.
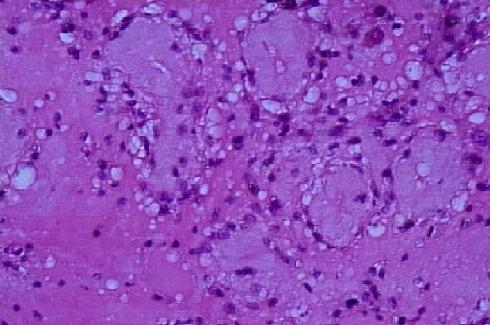
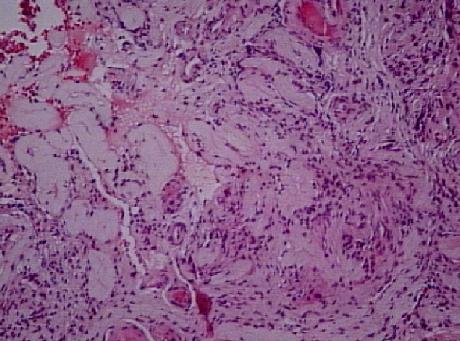
Tubuluslarda hyalinizasyonla birlikte azoospermi olur, Leydig hücreleri normal veya artmış sayıda görünür. Klinefelter sendromunda spermatogenezde progressif bozulma, tubuler skleroz ve Leydig hücrelerinde aşırı artma vardır. En erken bozukluk, germ hücrelerin giderek kaybına yol açan spermatogenetik aktivite azalmasıdır. Zamanla germ hücre azalması Sertoli hücrelerinin atrofisi ve tunika propria kalınlaşması ile takip edilir (Resim 14). Sonunda, hem germ, hem Sertoli hücreleri yoktur, tubulus lümenleri kalınlaşmış, hyalinize ve kontrakte tunika propria ile obliteredir. Bu olaylar serisinde tubuluslar büzüşmüş, kollajenöz kordonlara dönüşmüştür. Başta bu değişiklikler tüm tubulusları eşit etkilememiştir, sendromun erken evresinde, testiküler tutulma eşit değildir, benekli dağılımdadır. Sonunda tüm testis sklerozedir. Leydig hücreleri karakteristik olarak artmış sayıdadır ve ekseri çarpıcı hiperplastik görünüm vardır (Resim 15). Bu görünüme rağmen Leydig hücre fonksiyonu bozuktur. Plasma testosteron seviyesi düşüktür.
Resim 14: Kleinfelter sendromunda skleroze tübüller ve interstisyumda hiperplazik Leydig hücreleri, X20
Resim 15: Kleinfelter sendromunda skleroze tübüller ve nodüler Leydig hücre hiperplazisi, X20
GERM HÜCRELERİNİN KANTİTATİF DEĞERLENDİRİLMESİ
Spermatogenez derecesi subjektif bir değerlendirmedir. Çeşitli yöntemlerle hesaplanabilir ve semen analizindeki sperm sayısı ile iyi korelasyon gösterir. Bu amaçla çeşitli otörler tarafından aşağıdaki skorlama sistemleri geliştirilmiştir.
Johnsen Skoru, 1970
Bugün için rutin uygulamada en yaygın kullanılan skorlama sistemidir. Biopside izlenen her seminifer tübülüs için skor verilerek bunların toplamı biopside izlenen seminifer tübülüs sayısına bölünmelidir.
Germ hücreleri:
10: Germinal epitel çok sıralı, çok sayıda spermatazoa var
9: Germinal epitel disorganize ve lümene doğru yığılma, spermatozoa var
8: Germinal epitel çok sıralı ancak lümende 10’dan az spermatozoa var
7: Spermatozoa yok, çok sayıda spermatid var
6: Spermatozoa yok, spermatid 10’dan az
5: Spermatozoa yok, spermatid yok, spermatosit var
4: Spermatozoa yok, spermatid yok, spermatosit 5’den az
3: Germ hücre olarak sadece spermatogonia var
2: Germ hücresi yok, sadece Sertoli hücresi var
1: Seminifer tubulus içinde hiç hücre yok
Normal testis için Johnsen skoru ortalaması: 9.39, en az %60 tubulusun skoru 10 olmalı.
Leydig hücreleri:
L1: Leydig hücresi yok
L2: Leydig hücresi az
L3: Leydig hücresi sayıca normal
L4: Leydig hücresi artmış
L5: Leydig hücrelerinde nodüler veya diffüz hiperplazi
Skakkebaek ve Heller, 1973
Her seminifer tubulusdaki germ hücrelerinin Sertoli hücrelerine oranını hesaplamışlardır. Bu oran normalde spermatogonia için 1.8, spermatosit için 2, spermatid için 5.2 bulunmuştur.
Makler ve Abramovici, 1978
Seminifer tubulus iç çapı, bazal membran kalınlığı, intratubuler hücre populasyonu ve spermatogenik matürasyonun derecesi incelenmiş, her parametre 0-5 skalasında skorlanarak toplamı (0-20) elde edilmiştir:
Tubulus iç çapının skoru:
5: Normal: 150-250 um
4: Hafif azalma: 100-150 um
3: Orta derecede azalma: 75-100 um
2: Küçük tubuluslar: 50-75 um
1: Çok küçük tubuluslar: 25-50 um
0: Oblitere tubuluslar
Bazal membran Kalınlığı:
5: Normal: 3um
4: Hafif kalınlaşma: 3-5um
3: Orta derecede kalınlaşma: 5-7um
2: Şiddetli kalınlaşma: 7-10um
1: Aşırı kalınlaşma: 10-13um
0: Hyalinize
Hücre popülasyonu: Her seminifer tubulus kesitindeki hücre sırası sayılarak, aşağıdaki şekilde skorlanmaktadır:
5: 4’den fazla hücre sırası var
4: 3-4 hücre sırası var
3: 2-3 hücre sırası var
2: 1-2 hücre sırası var
1: 1 hücre sırası var
0: Hiç hücre sırası yok
Spermatogenik matürasyon derecesi:
5: Spermatozoaya maturasyon
4: Spermatide maturasyon
3: Sekonder spermatosite maturasyon
2: Primer spermatosite maturasyon
1: Sadece spermatogonia var
0: Germ hücre aplazisi (Sertoli cell-only)
Bu skorlamayı kullanarak Makler ve Abramovici oligozoospermik (10-20 milyon/ml) erkeklerde skoru 18-18.5 bulmuştur.
Sperm sayısı 5-10 milyon/ml: skor 12.5
Sperm sayısı 1-5 milyon/ml: skor 10.1
Sperm sayısı 1 milyon/ml’den az: skor 8.7
Bu skorlamaya göre sperm sayısı 12 milyon/ml’den fazla olanlarda testis biopsisi kullanışlı bilgi vermez.
Sigg, 1979
Anormal testiküler bulguları 3 gruba ayırmıştır:
1- Diffüz atrofi: Tüm tubuluslar atrofik
2- Fokal atrofi: En az 5 tubulus kesiti bir miktar atrofi göstermekte
3- Mikst atrofi: Komşu tubuluslarda değişik derecelerde atrofi bulunmakta
Atrofi derecesi I-IV skalasında değerlendirilmektedir:
I- Hafif atrofi: Spermatogenez var ancak tubulus başına 10’dan az spermatozoa var (spermatozoa sayısı az)
II- Orta derecede tübüler atrofi: Germinal epitel kalınlığı azalmış, seminifer tubulus çapı azalmış, bazal membran ve lamina propria kalınlaşmış
IIa- Spermatid aşamasında maturasyon arrest
IIb- Spermatosit aşamasında maturasyon arrest
IIa- Spermatogonia aşamasında maturasyon arrest
III- Belirgin tubuler atrofi: Germinal hücrelerin total yokluğu, seminifer tubulus çapında belirgin azalma, bazal membran ve lamina propriada kalınlaşma, Sertoli hücrelerinde nadiren dejeneratif değişiklikler
IV- Sertoli cell-only sendromu
V- Şiddetli tubuler atrofi, subtotal veya total hyalinizasyon ve intratubuler hücrelerin kaybı.
Silber ve Rodriquez-Rigau, 1981
Seninifer tubulus başına düşen round spermatidleri saymanın yeterli olacağını saptamışlardır. Koyu, dens kromatinli matür spermatid sayısı ile spermiogramdaki sperm sayısının korelasyon gösterdiği bulunmuştur. Sperm sayısı 10 milyon/ml olan hastalarda her zaman tubulus başına 20’den fazla matür spermatid bulunmuş, obstrüksiyon olmayan, 10 milyon/ml’den az sperm olanlarda, her zaman tubulus başına 20’den az matür spermatid bulunmuş.
En az 20 tubulus sayarak; tubulus başına geç elonge spermatid sayısı ile sperm sayısı korelasyon gösterir.
Sperm sayısı biopsideki spermatid sayısından az ise Parsiyel Obstrüksiyon Var
Sperm sayısı biopsideki spermatid sayısı ile uyumlu ise Obstrüksiyon Yok
İNTERSTİSYEL DOKU
Yuvarlak tubuluslar, kan damarlarına ilaveten birkaç lenfosit, plasmosit ve interstisyel hücre topluluğu içeren az miktarda bağ dokusu ile birbirinden ayrıdır. İnterstisyum, Leydig hücreleri, kan damarları, lenfatikler, sinirler, makrofajlar ve mast hücreleri içerir.
Leydig hücreleri
20 mikrondan büyük çapta olan interstisyel hücreler, tek tek veya gruplar halinde olup, kapillerlere komşudur. Nukleusları genellikle yuvarlak veya oval vezikülö, bir veya iki ekzantrik nukleollüdür. Bazıları binukleerdir. Sitoplazmaları belirgindir, lipoid damlacıklar ve perinukleer granuler bir zon içerir. Hücrelerin bazıları henüz kesin natürü bilinmeyen ne melanin, ne kan pigmenti olan sarı-kahverenkli bir pigment içerir. Belirgin olmayan sitoplazmalarında bazen ışık mikroskobik düzeyde de görülebilen Reinke kristaloidleri bulunur. Normalde intratubuler Leydig hücresi yoktur, ancak skleroze tubuluslarda veya “Sertoli cell-only” tablosunda bulunabilir. İnterstisyel hücreler, diğer endokrin strüktürlerin yaptığı gibi epitelyal bir yüzeyden değil, mezanşimal stromadan gelişen, iyi vaskularize diffüz tip endokrin bir gland meydana getirir.
DNA FLOW SİTOMETRİ ve GÖRÜNTÜ ANALİZİ (Image Analysis)
Testis biopsileri daha çok kalitatif olarak değerlendirilmekte, kantitatif histolojik değerlendirmeye yönelik pekçok çalışma olmuş ancak bunların çoğu kabul görmemiştir. DNA Flow Sitometri ve Image analysis teknikleri testis biopsilerinde spermatogenezin objektif olarak kantitatif değerlendirmesinde kullanılmaya başlanmıştır.
DNA Flow Sitometri: Erişkin testis dokusunun tipik DNA histogramında 3 pik vardır:
Haploid (1N): Spermatid ve spermatozoa
Diploid (2N): Sertoli ve Leydig hücreleri, sekonder spermatositler ve spermatogonia
Tetraploid (4N): Myotik bölünme sırasındaki primer spermatositler.
DNA Flow Sitometrinin dezavantajı spermatid ve spermatozoayı ayırt edememesidir. DNA Image analysis parafine gömülü, Feulgen boyalı kesitlerden objektif olarak hücre tiplerinin kantitatif tayinini yapabilir. Haploid, diploid, tetraploid hücreleri ayırt edebildiği gibi spermatozoa ve spermatidi de ayırt eder. Çünkü hem DNA içeriğini hem de hücrenin morfolojik özelliklerini (alan, şekil, boyut gibi) saptayabilmektedir.
Feulgen boyası DNA’ya bağlanır, ışık mikroskobunda x400 büyütme ve bilgisayarlı görüntü analizi sistemi kullanılır. Sonuçlar spermatozoa, spermatid, 2N ve 4N hücre oranı olarak ifade edilir.
Sonuç olarak testis biopsisinin artık sadece tanısal olmadığını bilmeliyiz. Biopsideki her tübülüs tek tek büyük büyütme ile incelenmeli ve her tübülüse Johnsen skoru verilmelidir. Patoloji raporunda spermatozoa varlığı ve yaygınlığı ile ilgili bilgi verilmelidir. Maturasyon arrestinin aşaması belirtilmelidir. Morfometrik çalışmalar ise önümüzdeki yıllarda göreceğimiz gelişmeler için umut verici görünmektedir.